第15章 颅内压改变
-
第十五章颅内压改变
changeofintracranialpressure
颅内压是指颅腔内的压力,又称脑压。颅腔是由多个骨块藉骨缝相互连合而构成的骨性空腔。颅腔基本上
不能伸缩,故其容量恒定。颅腔内的主要内容物有脑脊液、血液及脑组织,正常状态下此三种内容物的总
量亦基本恒定,三者当中任何一、二种物质的容量增加,其他二或一种就会代偿性地减少,以平衡颅内压。
颅腔内容积约为1400ml,其中脑脊液约占10%,脑血流约占2~11%,脑组织约占80%,即占颅腔内容
积的最大部分,但其可压缩性最小,由此可知颅腔内容积实际可调节范围很小,即使充分代偿也仅能增加
10%左右的容量。颅内压改变主要有颅内压增高和低颅压改变。
第一节颅内压增高
increasedintracranialpressure
侧卧位测量成年人平均脑脊液压力超过1.96kPa(相当200mm水柱)时,称为颅内压增高。颅内压增高是
临床常见的许多疾病共有的一组症候。颅内压增高有两种类型,即弥漫性颅内压增高和先局部性颅内压
增高,再通过扩散波及全脑。弥漫性颅内压增高通常预后良好,能耐受的压力限度较高,可以通过生理调
节而得到缓冲,压力解除后神经功能恢复较快,而局部性颅内压增高调节功能较差,可耐受的压力限度较
低,压力解除后神经功能恢复较慢。
【病因和机理】引起颅内压增高的原因甚多,诸如颅腔狭小,颅骨异常增生、颅内炎症、脑积水、脑水
肿、高血压、颅内血管性疾病、脑出血、脑脓肿、脑寄生虫及颅内肿瘤等。
在疾病情况下,通过生理调节作用以取代颅内压的代偿的能力是有限度的,当颅内病变的发展超过了这一
调节的限度时,就可以产生颅内压增高。其主要机理有①生理调节功能丧失;②脑脊液循环障碍;③脑血
液循环障碍;④脑水肿。
【临床表现】头痛、呕吐、视头水肿是颅内压增高的三主征。
1.头痛:头痛是颅内高压的常见症状,发生率约为80~90%,初时较轻,以后加重,并呈持续性、阵发性加
剧,清晨时加重是其特点,头痛与病变部位常不相关,多在前额及双颞,后颅窝占位性病变的头痛可位于
后枕部。急性颅内压增高者,由于脑室系统产生急性梗阻,所以头痛极为剧烈,肿瘤内出血,可产生突发
而剧烈的头痛。
2.呕吐:呕吐不如头痛常见,但可能成为慢性颅内压增高患者的唯一的主诉。其典型表现为喷射性呕吐,与
饮食关系不大而与头痛剧烈程度有关。位于后颅窝及第四脑到的病变较易引起呕吐。
3.视神经头水肿:是颅内压增高最客观的重要体征,发生率约为60~70%。虽然有典型的眼底所见,但患
者多无明显自觉症状,一般只有一过性视力模糊,觉异常,或有短暂的视力丧失。这些视觉症状只持续
数秒,少数可达30秒左右,称为弱视发作。弱视发作常见于慢性颅内压的增高晚期,常与头痛程度平行。
如果弱视发作频繁时提示颅内压的增高持续存在,最终导致视力永久性丧失。
4.其他症状:可有头昏、耳鸣、烦躁不安、嗜睡、癫痫发作、展神经麻痹、复视等症状。颅内高压严重时有
生命体征变化:血压升高、脉搏及呼吸变慢,血压升高是调节机制的代偿作用,以维持脑血液供应,呼吸慢
可能是延髓呼吸中枢功能紊乱所致,生命体征变化是颅内压增高的危险征兆,要警惕脑疝的发生。
5.脑疝:急性和慢性颅内压增高者均可以引起脑疝.前者发生较快,有时数小时就可出现,后者发生缓慢,甚
至不发生。
【鉴别诊断】
(一)颅脑损伤(craniocerebralinjury)任何原因引起的颅脑损伤而致的脑挫裂伤、脑水肿和颅内血
肿均可使颅内压增高。急性重型颅脑损伤早期即可出现颅内压增高。少数患者可以较迟出现,如慢性硬膜
下血肿等。颅脑损伤后患者常迅速进入昏迷状态,伴呕吐。脑内血肿可依部位不同而出现偏瘫、失语、抽
搐发作等。颅脑CT能直接地确定颅内血肿的大小、部位和类型,以及能发现脑血管造影所不能诊断的脑室
内出血。
(二)脑血管性疾病(cerebrovasculardisease)主要为出血性脑血管病,高血压脑出血最为常见。一
般起病较急,颅内压增高的表现为1-3日内发展到高峰。患者常有不同程度的意识障碍。表现为头痛、头
晕、呕吐、肢体瘫痪、失语、大小便失禁等。发病时常有显著的血压升高。多数患者脑膜刺激征阳性。脑
脊液压力增高并常呈血性。脑CT可明确出血量的大小与出血部位。
(三)高血压脑病(hypertensiveencephalopathy)高血压脑病是指血压骤然剧烈升高而引起急生全面
性脑功能障碍。常见于急进型高血压、急慢性肾炎或子痫,偶或因嗜铬细胞瘤或服用单胺氧化酶抑制剂同
时服用含酪胺的食物、铅中毒、柯兴氏综合征等。常急聚起病,血压突然显著升高至33.3/20kPa(250/150
mmHg)以上,舒张压增高较收缩压更为显著。常同时出现严重头痛、恶心、呕吐、颈项强直等颅内压增高症
状。神经精神症状包括视力障碍、偏瘫、失语、癫痫样抽搐或肢体肌肉强直、意识障碍等。眼底可呈高血
压眼底、视网膜动脉痉挛,甚至视网膜有出血、渗出物和视神经头水肿。参诊CT检查可见脑水肿、脑室
变窄。脑电图显示弥漫性慢波,α节律丧失,对光刺激无反应。一般不做腰椎穿刺检查。
(四)颅内肿瘤(intracranialtumours)可分为原发性颅内肿瘤和由身体其他部位的恶性肿瘤转移至
颅内形成的转移瘤。脑肿瘤引起颅内压的共同特点为慢性进行性的典型颅内压增高表现。在病程中症状虽
可稍有起伏,但总的趋势是逐渐加重。少数慢性颅内压增高患者可突然转为急性发作。根据肿瘤生长的部
位可伴随不同的症状,如视力视野的改变,锥体束损害、癫痫发作、失语、感觉障碍、精神症状、桥脑小
脑角综合征等。头颅CT可明确肿瘤生长的部位与性质。
(五)脑脓肿(brainabscess)常有原发性感染灶、如耳源性、鼻源性或外伤性。血源性初起时可有急
性炎症的全身症状,如高烧、畏寒、脑膜刺激症状、白血球增高、血沉块、腰椎穿刺激脊液白细胞数增多
等。但在脓肿成熟期后,上述症状和体征消失,只表现为慢性颅内压增高,伴有或不伴有局灶性神经系统
体征。脑脓肿病程一般较短,精神迟钝较严重。CT扫描常显示圆形或卵圆形密度减低阴影,静注造影剂后
边缘影像明显增强,呈壁薄而光滑之环形密度增高阴影,此外脓肿周围的低密度脑水肿带较显著。
(六)脑部感染性疾病(braininfectidiseases)脑部感染是指细菌、病毒、寄生虫、立克次体、
螺旋体等引起的脑及脑膜的炎症性疾病。呈急性或亚急性颅内压增高,少数表现为慢性颅内压增高,起病
时常有感染症状,如发热、全身不适、血象增高等。部分病例有意识障碍、精神错乱、肌阵挛及癫痫发作
等,严重者数日内发展至深昏迷。有些病例可出现精神错乱,表现为呆滞、言语动作减少、反应迟钝或激
动不安、言语不连贯,记忆、定向常出现障碍,甚至有错觉、幻觉、妄想及谵妄。神经系统症状多种多样,
重要特点为常出现局灶性症状,如偏瘫、失语、双眼同向偏斜、部分性癫痫、不自主运动。其他尚可有颈
项强直、脑膜刺激征等。脑脊液常有炎性改变,如脑脊液白细胞增多,蛋白量增多,或有糖或氯化物的降
低,补体结合试验阳性等。头颅CT可见有炎性改变。
(七)脑积水(hydrocephalus)由于各种原因所致脑室系统内的脑脊液不断增加,同时脑实质相应减少,
脑室扩大并伴有颅压增高时称为脑积水,也称为进行性或高压力性脑积水。在不同的时期其临床表现亦不
同。婴儿脑积水主要表现为婴儿出生后数周或数月头颅迅速增大,同时卤门扩大并隆起、张力较高,颅缝
分开、头形变圆、颅骨变薄变软。头部叩诊呈“破壶音”,重者叩诊时有颤动感,额极头皮静脉怒张。脑
颅很大而面颅显得很小,两眼球下转露出上方的巩膜,患儿精神不振、迟钝、易激惹、头部抬起困难。可
有抽搐发作、眼球震颤、共济失调、四肢肌张力增高或轻瘫等症状。脑室造影可见脑室明显扩大。CT检查
可发现肿瘤、准确地观察脑室的大小并可显示脑室周围的水肿程度。
(八)良性颅内压增高(benignintracraunialhypertension)又名“假性脑瘤”,系患者仅有颅内压
增高症状和体征,但无占位性病变存在。病因可能是蛛网膜炎、耳源性脑积水、静脉窦血栓等,但经常查
不清。临床表现除慢性颅内压增高外,一般无局灶性体征。
(九)其他全身性疾病引起的颅内压增高的情况在临床上也相当多见。如感染中毒性脑病、尿毒症、水
电解质及酸碱平衡失调、糖尿病昏迷、肝昏迷、食物中毒等。这些病发展到严重程度均可出现颅内压增高
的表现。结合疾病史及全身检查多能做出明确的诊断。
第二节颅内压降低
reducedintracranialpressure
颅内压降低系指一侧卧位腰椎穿刺测压低于0.70kPa,临床常有头痛、头昏、恶心、呕吐、疲倦乏力和精
神障碍等表现。
【病因和机理】引起颅内压降低的原因分为两类:即原发性与症状性,原发性者病因不清,症状性者多见
于颅脑外伤后,长期使用高渗脱水剂,胰岛素休克治疗后及颅内血管痉挛致脉络丛分泌受抑制,使脑脊液
产生过少等。
【临床表现】低颅压临床表现几与高颅压无法区别。起病可呈急性亦可缓慢,表现有头痛、头昏、眩晕、
恶心、呕吐、耳鸣、眼花、疲倦乏力等。部分患者可有共济失调、意识障碍、精神障碍及植物神经功能障
碍。视神经头郁血,边缘模糊。体征有颈项强直、Kernig征阳性。
【鉴别诊断】
(1)原发性低颅压综合征(primaryintracranialhypotension,简称PIH)可见于任何年龄,男女无
差别,起病可急可缓,头痛轻重不一,位于颈枕部居多,可向额顶部放散,亦可延至肩背,直立及头动时
加重,平卧后缓解。可伴不同程度的颈强直、头前屈时疼痛,阳性Kernig性,以及外展神经不全麻痹等体
征。除头痛外常有头昏、眩晕、恶心、呕吐、耳鸣等。亦可有轻重不一的共济失调和平衡障碍、精神障碍
及发热、多汗、血压波动、直立位心动徐缓、晕厥发作等植物神经功能障碍。腰椎穿刺脑脊液压力低于0.
7kPa。
(二)颅脑外伤后颅内低压综合征(cramiocerebraltraumaintracranialhypotensiyndrome)当
发生开放性颅脑外伤或中、轻型闭合性颅脑外伤后,可因①脑脊液鼻或耳部大量流失;②颅脑外伤后反射
性脉络丛分泌机能抑制;③脑脊液吸收增加;④休克及长期使用高渗脱水药物等引起。临床主要表现为头
部挤压性疼痛,可伴有头昏、恶心、呕吐、乏力、虚弱、厌食、脉搏细弱、血压偏低等,严重时有精神萎
靡、脱水和电解质紊乱等表现。上述表现与体位有关,卧位或头低位时症状减轻或消失,坐位或立起时症
状加重。神经系统检查无阳性体征。
(三)胰岛素治疗和电休克治疗(insulintherapyandelectricshocktreatmentEST)胰岛素休克与
电休克治疗有后继低颅压的报道。胰岛素休克后继低颅压虽经大量补糖,仍不见苏醒,昏迷愈陷愈深,此
时有可能存在低颅压,腰椎穿刺可证实。
推荐内容
-
8月30日扬州邗江区疫情最新消息公布 扬州一地由中风险调整为低风险
扬州一地由中风险调整为低风险。那么,对于扬州疫情的这个话题,今天的你是否也在关注着?具体什么情况?下面跟小编一起来了解下具体详情...
-
陈冠希晒Alaia美照 网友:“也太可爱了吧
说到陈冠希相信大家都不陌生吧,他可是我们大家心目中的男神,2008年因为修电脑而泄露了一些照片,导致他宣布无限期退出娱乐圈,如今也算是
-
今日北京疫情最新消息公布 北京新增1例境外输入无症状感染者
相信作为中国人的我们无一不知道北京这个地方,北京是我国的首都,与此同时它也是个直辖市,5月5日0时至24时,北京无新增本地确诊病例、疑似
-
预防学生近视,点亮心灵之窗
-2022年4月21日发(作者:舌苔厚怎么办)·健康管理·预防学生近视,点亮心灵之窗欧存兵眼睛作为心灵之窗,是人的重要器官之一,需要保护...
-
骨科开题报告
-2022年4月28日发(作者:武汉汉口江滩公园)武汉大学硕士研究生开题报告椎间盘突出症并下腰椎不稳术中用与不用胶原蛋白海绵的短期及长期疗效
-
野生葛根的功效和作用
-2022年4月18日发(作者:脑震荡症状)野生葛根的功效和作用是什么?1、葛根降血压最新资料表明,葛根具有α受体和血管紧张素Ⅱ受体亦有阻断作
-
2021新冠疫苗接种心得体会范文三篇
-2022年4月21日发(作者:天津乐园骨科医院)2021新冠疫苗接种心得体会范文三篇20xx年会载入史册,谁也不会想到一个新冠肺炎病毒会持续这么长
-
妇科疾病类别及确诊检查项目
-2022年4月18日发(作者:郑州市第七人民医院)妇科疾病类别及确诊检查项目一,宫颈炎1、宫颈刮片细胞学检查这是妇科宫颈炎的常规检查,简便
-
深圳一大楼晃动?消防已出警 赛格大厦老板是谁?什么时候建的
深圳一大楼晃动是怎么回事?什么情况?据最新消息显示 ,今日就有一则关于深圳一大楼晃动的消息引起了网友们的关注。具体什么情况?下面跟小
-
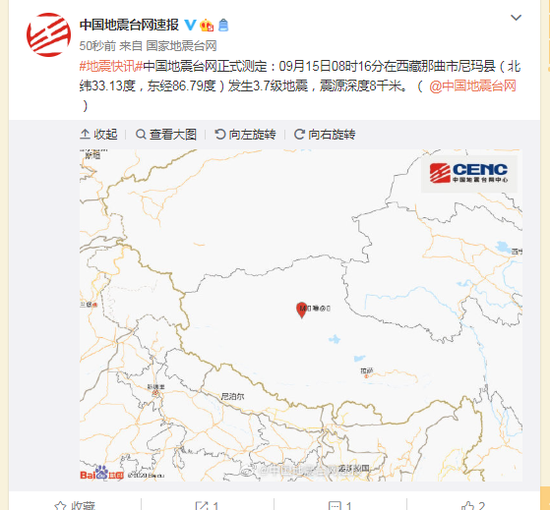
西藏那曲市尼玛县发生3.7级地震 尼玛县位于哪里
大家都知道地震是自然界中一种危害特别大的灾难,它是地球的几大板块在运动之间相互挤压而产生的震动,据中国地震台网正式测定:09月15日08